肝臓内科について
 当院では日本肝臓学会専門医が肝臓疾患についても診療いたします。
当院では日本肝臓学会専門医が肝臓疾患についても診療いたします。
肝臓は人間の臓器の中で最大の臓器です。糖分をはじめとする栄養素を蓄える機能や、脂肪を消化する働きがある胆汁を作る、薬物やアルコールなどを代謝・解毒・排泄する、体に大切なたんぱく質を合成するなど様々な働きをしています。
一方で肝臓は「沈黙の臓器」と呼ばれ、肝臓の病気を発症しても自覚症状が現れづらく、患者さまが自分で異常に気が付かないという性質をもっています。自覚症状が現れた時には病気がかなり進行してしまっている可能性があります。
定期的な検査を受けることで、肝臓の病気を早期に発見して肝臓・体を守ることが大切です。 症状がなくても、健康診断や人間ドックで肝機能の異常を指摘された方、飲みすぎ・食べすぎを自覚されている方、最近太ってきた方、肥満状態が改善しない方、長い間あまり検査を受けていない方は一度ご相談ください。
このようなお悩みはございませんか?

- 慢性的な倦怠感
- なんとなく身体がだるい
- 黄疸(皮膚や白目が黄色くなる)
- 腹部の痛み・張り
- 食欲低下
- お酒をよく飲む
- 急な体重減少
- 生活習慣が乱れている自覚がある
- 康診断、人間ドックで肝機能異常の指摘を受けた
上記のような症状がまったく現れないまま進行することもあります。健康診断、人間ドックで肝機能異常の指摘を受けた場合には、お早目に肝臓内科を受診されることをおすすめします。
肝機能障害を指摘されたら
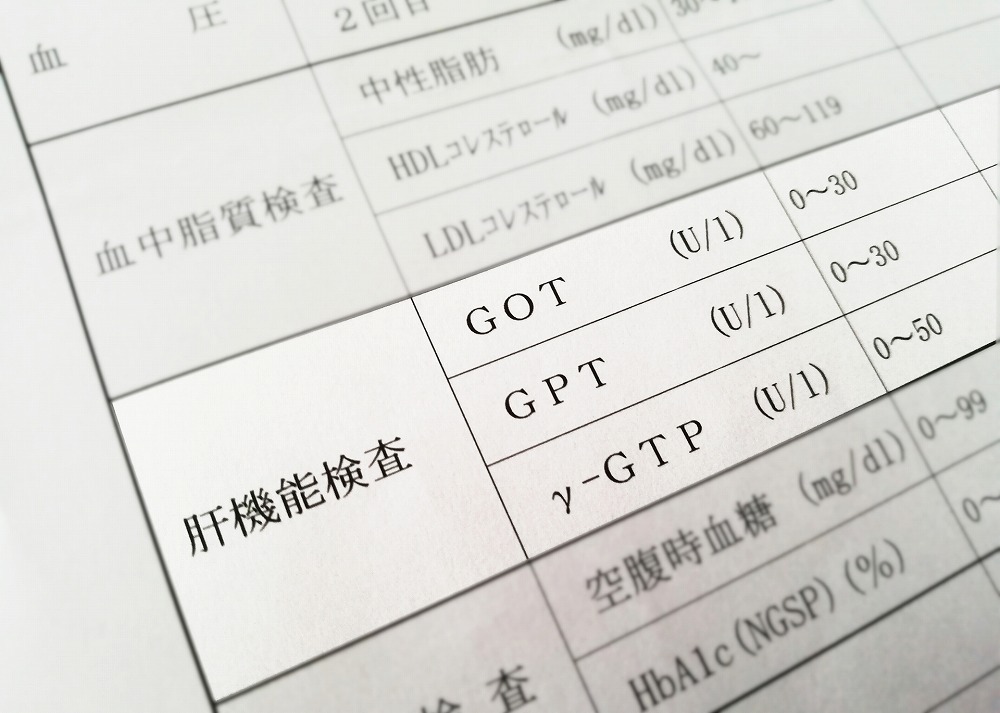 主にはAST(GOT)、ALT(GPT)といった肝逸脱酵素、ALP、γGTP、LAPといった胆道系酵素、ビリルビンなどの数値の上昇が主な肝機能の項目になります。
主にはAST(GOT)、ALT(GPT)といった肝逸脱酵素、ALP、γGTP、LAPといった胆道系酵素、ビリルビンなどの数値の上昇が主な肝機能の項目になります。
肝機能障害は生活習慣に伴って起こることが少なくありません。まず思い浮かぶのは飲酒によるアルコール性肝障害です。しかし飲酒習慣の有無に関わらず、食べすぎ・運動不足などからくる糖尿病・脂質異常症・メタボリックシンドローム・肥満症などを背景とした脂肪肝による肝機能障害も多く、アルコールを飲まない方におこる非アルコール性脂肪性肝疾患(NAFLD)・非アルコール性脂肪肝炎(NASH)といった場合があります。 また昔と比べると減ってきましたがB型・C型などのウイルス性慢性肝炎は目覚ましい治療薬の進歩により治療が可能となっています。
さらには肝硬変・肝がんなどの可能性もあります。また実は肝機能障害をきたすのは肝臓そのものの病気だけでなく、胆嚢・胆管・膵臓の病気が原因であることが珍しくありません。 肝臓の数値の異常を指摘された場合は、このようにさまざまな病気の可能性を考えて、適切な検査をうける必要があります。「病気だったらどうしよう…」と不安になりますが、深刻な病気がない場合もあります。もしも病気が見つかった場合には早期に適切な治療に繋げることができます。
肝臓内科で診る疾患
肝機能障害
肝機能障害とは、何らかの原因によって肝臓が障害され、炎症を起こしている状態を指します。肝細胞が破壊されることで、血液検査では肝機能の数値に異常が見られます。 大きく、急性ウイルス性肝炎・薬剤性肝炎といった急性肝機能障害と、B型・C型肝炎・アルコール性肝炎・脂肪性肝炎・自己免疫性肝炎などの慢性の肝機能障害に分けられます。 肝臓の病気の原因といえばアルコールを思い浮かべるかもしれませんが、上記のようにさまざまなものが原因となり得るため、健康診断などで肝機能の数値の異常を指摘された場合は、自覚症状の有無に関係なく肝臓内科を受診しましょう。
C型肝炎
C型肝炎のウイルスに感染されている方は以前より減ってきていますが、急性感染後は高率に慢性化し、肝硬変、さらには肝がんに進行するため、現在も重要な疾患です。血液や体液を介して感染して、急性肝炎を発症すると倦怠感・吐き気・食欲不振・黄疸などの症状が出ます。慢性化すると倦怠感などの症状が起こりえますが、肝機能障害がない場合などは特に無症状のことが多く、肝硬変に至ることで、はじめて黄疸・腹水などの症状が出てきます。 以前は副作用が多いインターフェロン治療が中心でした。ウイルスを除去できる治療効果はあまり見込めないものでしたが、現在は内服薬(直接作用型抗ウイルス薬:DAA)によりほぼ100%近くでC型肝炎ウイルスを排除できるようになっています(医療費助成の申請を行うことができます)。肝炎は発症していないがウイルス感染はある「キャリア」の状態の方もどうぞご相談ください。
B型慢性肝炎
血液・体液を介して感染が起こります。母子感染(垂直感染)は現在では母子感染防止策がとられており、ほとんど起こらなくなっています。一方で水平感染による感染が問題になっています。成人における感染では肝炎発症に至らない場合が多いですが2~3割で肝炎を発症します。大半は治癒しますが、1~2%で劇症肝炎をきたし、死に至る場合もあります。また以前は慢性化することは少なかったのですが、最近は日本でも慢性化するタイプのウイルスが増えていることが分かっています。B型肝炎ワクチンにより感染を予防することができます。
慢性肝炎に関しては、肝硬変・肝がんに至るケースがあり、内服薬(核酸アナログ製剤など)による治療が行われます(医療費助成の申請を行うことができます)。
その他の肝炎ウイルス
A型急性肝炎では、発熱・食欲不振・吐き気・腹痛・黄疸などの症状を伴いますが、慢性肝炎には至らず生涯免疫が維持されます。
EBウイルスなどの初感染などによる伝染性単核球症は発熱・のどの痛み・リンパ節の腫れ・発疹などを症状としますが、肝機能の異常も伴います。その他、D型・E型肝炎ウイルスによる急性肝炎も診察いたします。
脂肪肝
アルコールの飲みすぎや、糖尿病・脂質異常症・肥満などを背景に中性脂肪が肝細胞に蓄積した状態です。症状がみられないことが多いです。食事療法・適度な運動などの生活習慣の見直しが第一です。
非アルコール性脂肪性肝疾患(NAFLD)・非アルコール性脂肪肝炎(NASH)
脂肪肝のなかで、アルコールを飲まない方にも起こりえる非アルコール性脂肪性肝疾患(NAFLD)です。そのうち肝硬変や肝がんに進行する可能性がある、肝臓に脂肪が沈着して線維化をきたした状態が非アルコール性脂肪肝炎(NASH)です。初期にはほぼ無症状で、かなり進行してから倦怠感・腹部膨満感・黄疸などの症状がみられることがあります。確立された治療薬がないのが現状ですが、合併する糖尿病や脂質異常症などの治療薬を用いて治療が行われます。
自己免疫性肝炎(AIH)、
原発性胆汁性胆管炎(PBC)、
原発性硬化性胆管炎(PSC)
中年以降の女性に好発する「自己免疫性肝炎」は、その名の通り自己免疫疾患のうちの1つです。肝細胞を異物と認識して攻撃し、肝機能障害をきたします。
原発性胆汁性胆管炎は、この攻撃が肝臓内の胆管に向かって肝機能障害をきたします。(2016年から原発性硬化性胆管炎から名称が変更)。やはり中年以降の女性に好発します。 どちらも早期には無症状です。進行すると自己免疫性肝炎では食欲不振・全身倦怠感・黄疸などが、原発性胆汁性胆管炎では主に全身の掻痒感が現れます。
いずれも、悪化し肝硬変へと至ることがあります。また両者を合併することもあります。 原発性硬化性胆管炎は、肝臓の内・外の太い胆管が障害されて胆管が狭くなり、胆汁の流れが悪くなり肝機能が悪くなる病気です。しばしば潰瘍性大腸炎・クローン病などの炎症性腸疾患が合併します。
肝硬変
B型・C型肝炎、脂肪肝、アルコール性肝障害などの慢性肝疾患を原因として、肝臓内の線維組織が増加し、肝臓が硬くなってしまう病気です。
症状が現れない代償期と、症状が現れる非代償期があります。非代償期に出現する症状としては、黄疸、腹水、浮腫、食道静脈瘤破裂による吐血などが挙げられます。また、肝性脳症を合併すると、意識障害・羽ばたき振戦(ふるえ)・自分のいる場所が分からない・失禁などの症状を伴うこともあります。
原因となっている慢性肝疾患の治療とともに、肝硬変および非代償期へと進行させないことも大切です。
肝癌(肝臓癌)
B型・C型肝炎といったウイルス性肝疾患、飲み過ぎ、喫煙、肥満、糖尿病などを原因として発症する肝臓のがんです。
多くのケースにおいて早期には無症状です。進行すると、倦怠感、浮腫、腹水、黄疸、腹部の圧迫感、疼痛などの症状が出現します。
健康診断や人間ドックでの検査の異常をきっかけに発見されるケースが目立ちます。
胆嚢疾患(胆石症・胆嚢ポリープ・胆嚢腺筋症など)
胆石症、胆嚢ポリープ、胆嚢腺筋症はいずれも、代表的な胆嚢疾患です。
胆嚢の細菌感染、脂質異常症、甲状腺や副腎での内分泌疾患などを原因として発症します。 嘔吐、下痢、食欲不振、黄疸などの症状が見られることがあります。また、炎症によって胆嚢が破裂することあり、その場合は腹腔内で胆汁が強い炎症を引き起こし、命に関わる事態に進展します。
当院で可能な検査
CT、MRIなどより精密な検査が必要と判断された場合は、連携施設へご紹介いたします。
 血液検査
血液検査- 腹部超音波検査(エコー)










